contents area
주간건강과질병
detail content area
효과적인 심혈관질환의 예방을 위한 국가적 보건정책 제안
- 작성일2018-10-04
- 최종수정일2019-09-10
- 담당부서만성질환예방과
- 연락처043-719-7430
효과적인 심혈관질환의 예방을 위한 국가적 보건정책 제안
대한심장학회 미래정책연구소
오동진, 정익모, 김병옥*, 김장영, 김현창
질병관리본부 질병예방센터 만성질환예방과
최수미, 안은미, 강성현, 이강희
*교신저자 : byungokim@paik.ac.kr, 02-3245-5258
오동진, 정익모, 김병옥*, 김장영, 김현창
질병관리본부 질병예방센터 만성질환예방과
최수미, 안은미, 강성현, 이강희
*교신저자 : byungokim@paik.ac.kr, 02-3245-5258
Abstract
National health proposal for the effective prevention of cardiovascular diseases
Oh Dong-Jin, Chung Ickmo, Kim Byung Ok, Kim Jang Yung, Kim Hyeon Chang
Research Institute for New KSC
Choi soo mi, Ahn eun mi, Kang Sung Hyun, Lee Kang Hee
Division of Chronic Disease Prevention, Center for Disease Prevention, KCDC
Although preventable, atherosclerotic cardiovascular disease remains a leading cause of morbidity, mortality, and increased health care costs in the Republic of Korea. The increased prevalence of risk factors such as obesity, hypertension, and hypercholesterolemia among young adult men was reported in the 2016 National Health and Nutrition Survey by the Korea Centers for Disease Control and Prevention. These risk factors arise from inadequate implementation of lifestyle modifications that include smoking cessation, exercise, and a healthy diet. Published Korean health data reinforce the need for a healthy lifestyle and control of risk factors, with a focus on elevated blood pressure, cholesterol, and glucose, to prevent adverse cardiovascular outcomes, especially in busy adults. In this article, we advocate nationwide program to maintain health and improve cardiovascular outcomes.
Keywords: cardiovascular disease, healthy lifestyle, risk factor control
들어가는 말
심혈관질환은 전 세계 사망원인 1위 질환으로 연간 1,700만 건 이상의 사망을 일으키는 것으로 추정된다[1,2]. 다행히 선진국에서는 심혈관질환 사망률이 감소하고 있으나, 저개발 또는 개발도상국가에서는 심혈관질환이 빠르게 증가하고 있기 때문에 전 세계적 규모는 계속 증가할 것으로 예상된다[2,3].
통계청 사망원인통계자료를 이용하여 1983년부터 2016년까지 우리나라의 순환기질환 사망률 변화를 파악할 수 있다[4]. 관상동맥질환으로 인한 사망은 계속 증가하여 2016년 관상동맥질환 사망률은 남자 10만 명당 31명, 여자 10만 명 당 26명에 달한다. 그러나 이 기간 동안 인구 고령화 영향을 배제한 연령보정 사망률은 2000년대 초‧중반에 최고조에 달하였고 그 이후로는 감소하기 시작하였다(Figure 1).
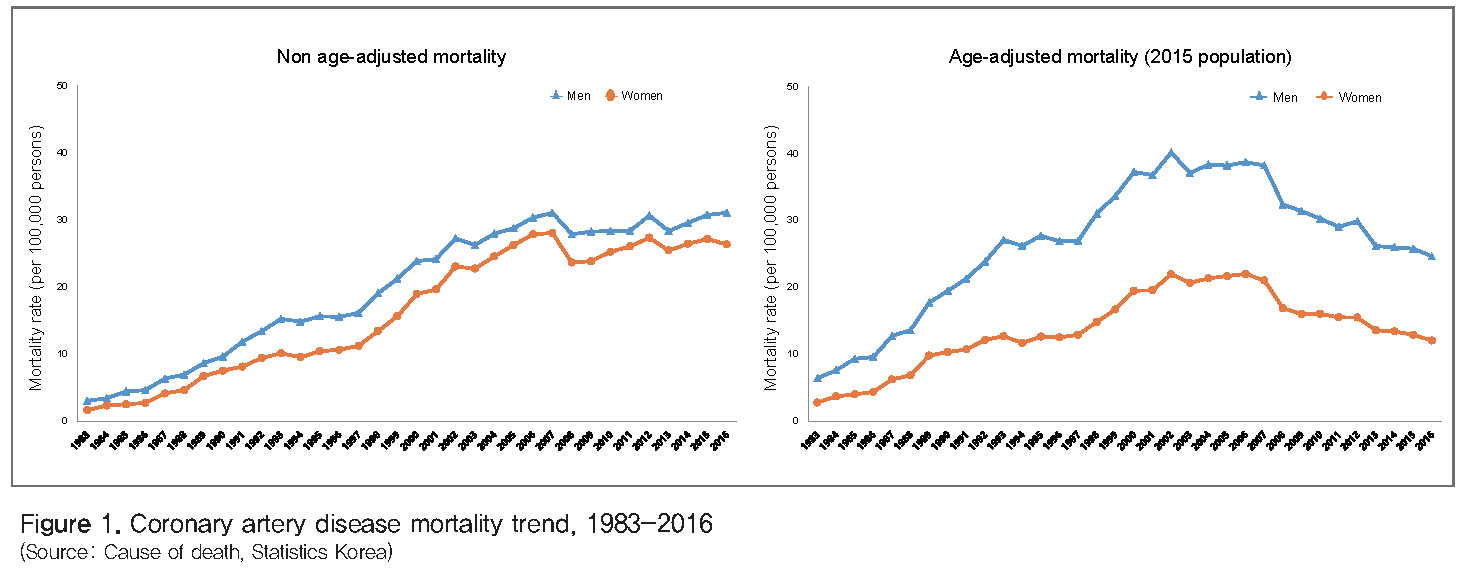
심혈관질환의 유병률과 발생률은 사망률 같은 국가단위 통계자료가 없어 그 변화를 알기 어렵다. 1998년에 시작된 국민건강영양조사 자료에 따르면 30세 이상 성인 인구의 뇌졸중 유병률은 3% 전후로 보고되고 있으며, 관상동맥질환 유병률은 1998년에는 1% 미만이었으나, 2010년에는 2.5% 수준으로 빠르게 증가하고 있다[5]. 심혈관질환의 발생률은 동일한 방법으로 지속적으로 모니터링하지 않으면 그 변화를 알기 더욱 어려우며, 이 때문에 질병 예방대책을 수립하고 그 효과를 평가하기도 어렵다. 다만 건강보험청구자료를 이용한 최근 연구 결과들을 근거로 추정하면, 급성심근경색증 연간 발생률이 남자 10만 명 당 50건, 여자 10만 명 당 20건 정도로 추정된다[6-8].
심혈관질환의 발생 규모에 가장 큰 영향을 주는 것은 심혈관질환 위험요인의 변화이다. 흡연, 이상지질혈증, 고혈압 세 가지 위험요인 분포만으로 지역별 심혈관질환 기대사망률을 예측해보면, 실제로 관찰된 심혈관질환 사망률과 매우 높은 상관성을 보인다[9]. 우리나라에서 뇌혈관질환은 줄어들고 관상동맥질환은 증가한 이유 중 하나도 이상지질혈증의 증가와 고혈압 관리 수준의 향상일 것이다. 이상지질혈증이 많아지면 뇌혈관질환도 증가시키지만 관상동맥질환의 위험을 더 많이 증가시킨다[10]. 고혈압은 관상동맥질환보다 뇌혈관질환의 위험을 더 많이 증가시키는데, 2000년대 고혈압의 유병률은 크게 변하지 않았지만 치료율과 조절률이 크게 향상되어 뇌혈관질환 발생 감소에 기여하였을 것이다. 앞으로 우리나라의 전체 심혈관질환 사망률은 감소하지만, 환자의 생존기간이 연장되어 유병 환자의 숫자는 오히려 빠르게 증가할 것이며, 관상동맥질환이 심혈관질환의 대표적인 질환이 될 것으로 예상된다.
몸 말
1. 심혈관질환의 위험요인
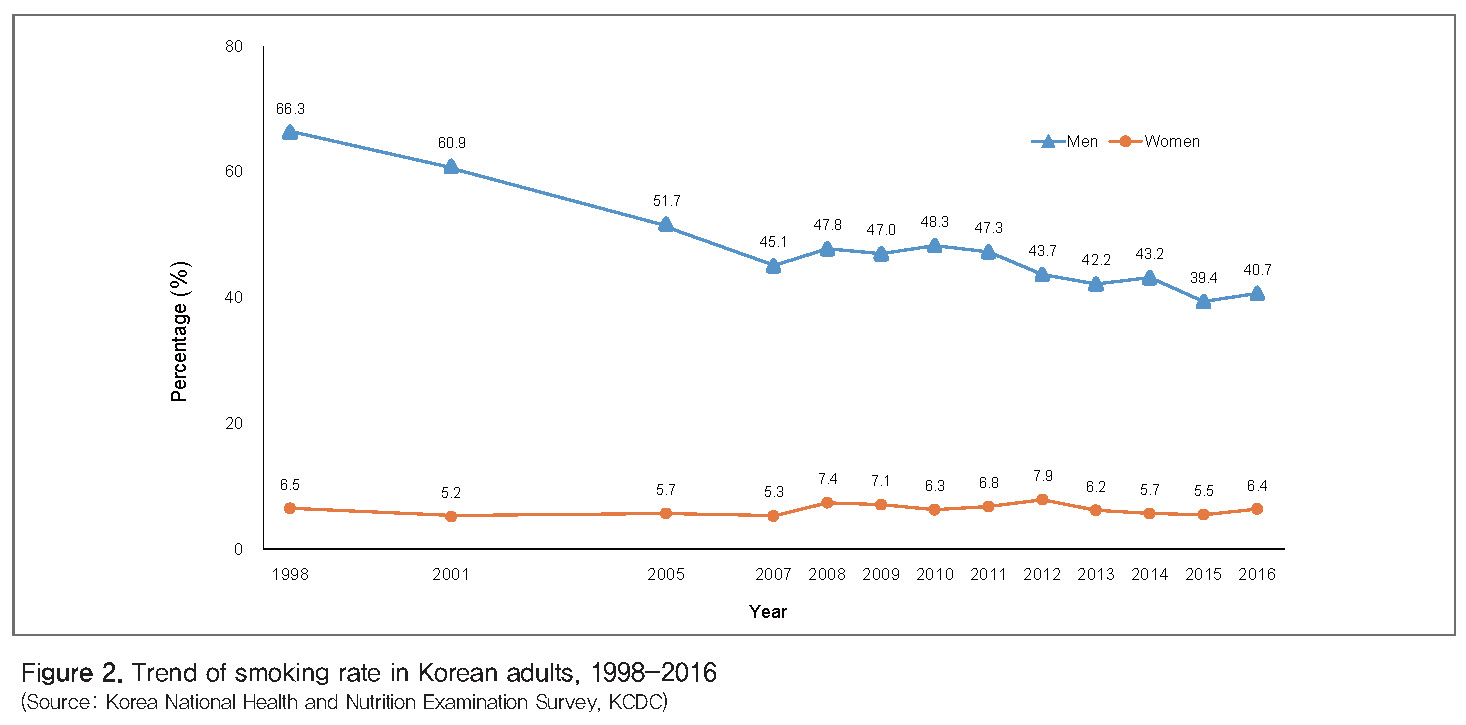
담배 : 2003년 기준으로 전 세계 12억 명이 흡연자로 추정되며, 2030년에는 16억 명까지 증가할 것으로 예상된다. 특히 저소득 및 중간소득 국가에서 흡연자가 빠르게 증가하고 있다[11]. 우리나라는 성인 남성의 높은 흡연율 때문에 관상동맥질환의 41%, 뇌혈관질환의 26%가 담배가 원인인 것으로 추정된다[12]. 성인 남성의 흡연율은 1980년 79%에서 2007년 45%까지 빠르게 감소하였지만 그 이후로는 감소 속도가 둔화되었다. 국민건강영양조사 보고서에 따르면 2016년 성인 남성의 흡연율은 40.7%, 성인 여성의 흡연율은 6.4%를 기록하고 있다[13](Figure 2).
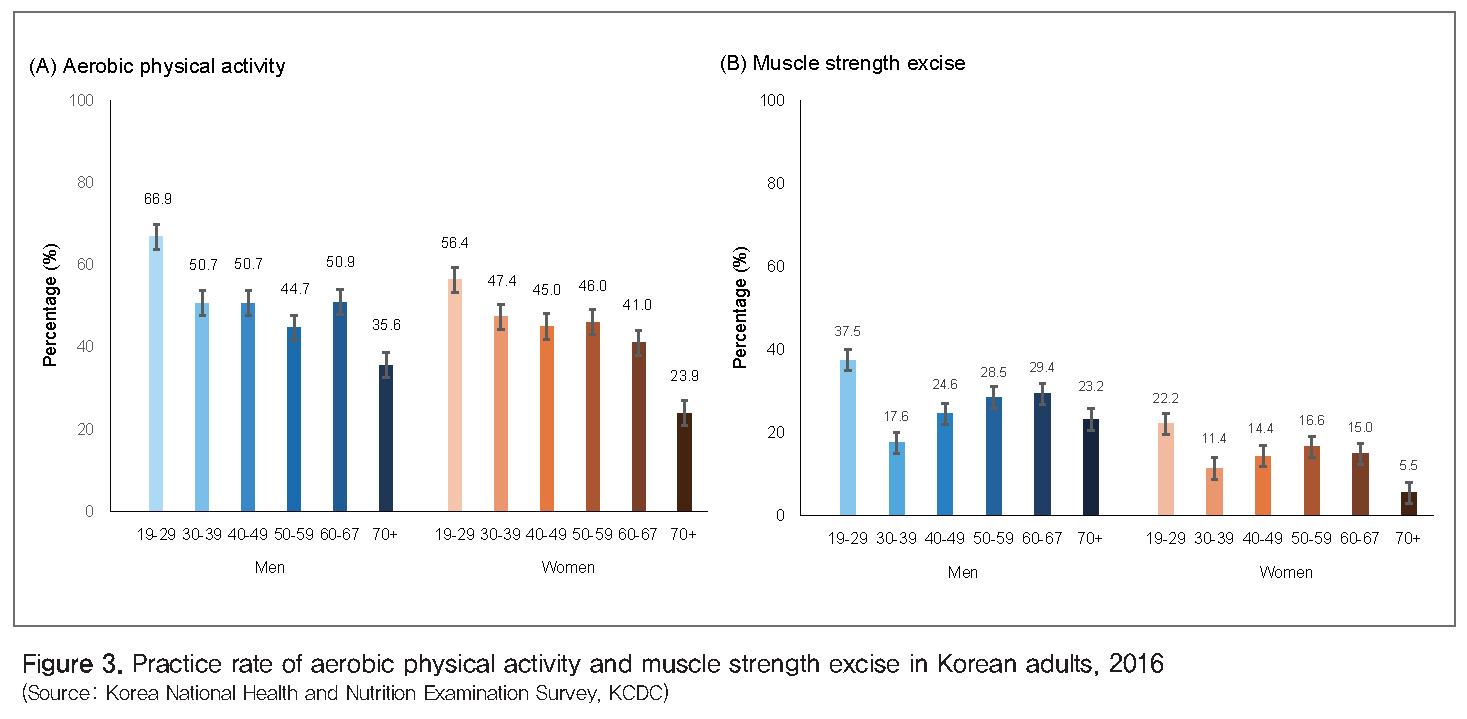
영양 및 신체활동 : 경제수준이 향상되고 산업화되면서 일 인당 총 칼로리 섭취량은 증가하지만, 신체활동량은 감소하는 경향을 보인다. 특히 동물성 포화지방과 트랜스지방 섭취 증가, 단당류 섭취 증가, 채소 섭취 감소 등은 심혈관질환의 위험을 증가시킨다. 국민건강영양조사 결과에 따르면 1998년부터 2016년 사이에 남자의 총 칼로리 섭취량은 증가하였으나, 여자는 변화가 없었다. 지방 섭취량은 남녀 모두 꾸준히 증가하고 있다. 2016년 유산소 신체활동 실천율(만19세 이상)은 남자 52.5%, 여자 46.4%이며, 연령별로는 20대에서 가장 높았고 연령이 높을수록 감소하였다. 근력운동 실천율(만19세 이상)은 남자 27.0%로 여자 14.5%보다 2배 정도 높았으며, 연령별로는 남녀 모두 20대에서 가장 높았다(남자 37.5%, 여자 22.2%). 유산소 신체활동과 근력운동을 모두 실천한 성인(만19세 이상)은 남자 19.0%, 여자 9.9%에 불과하였다[13](Figure 3).
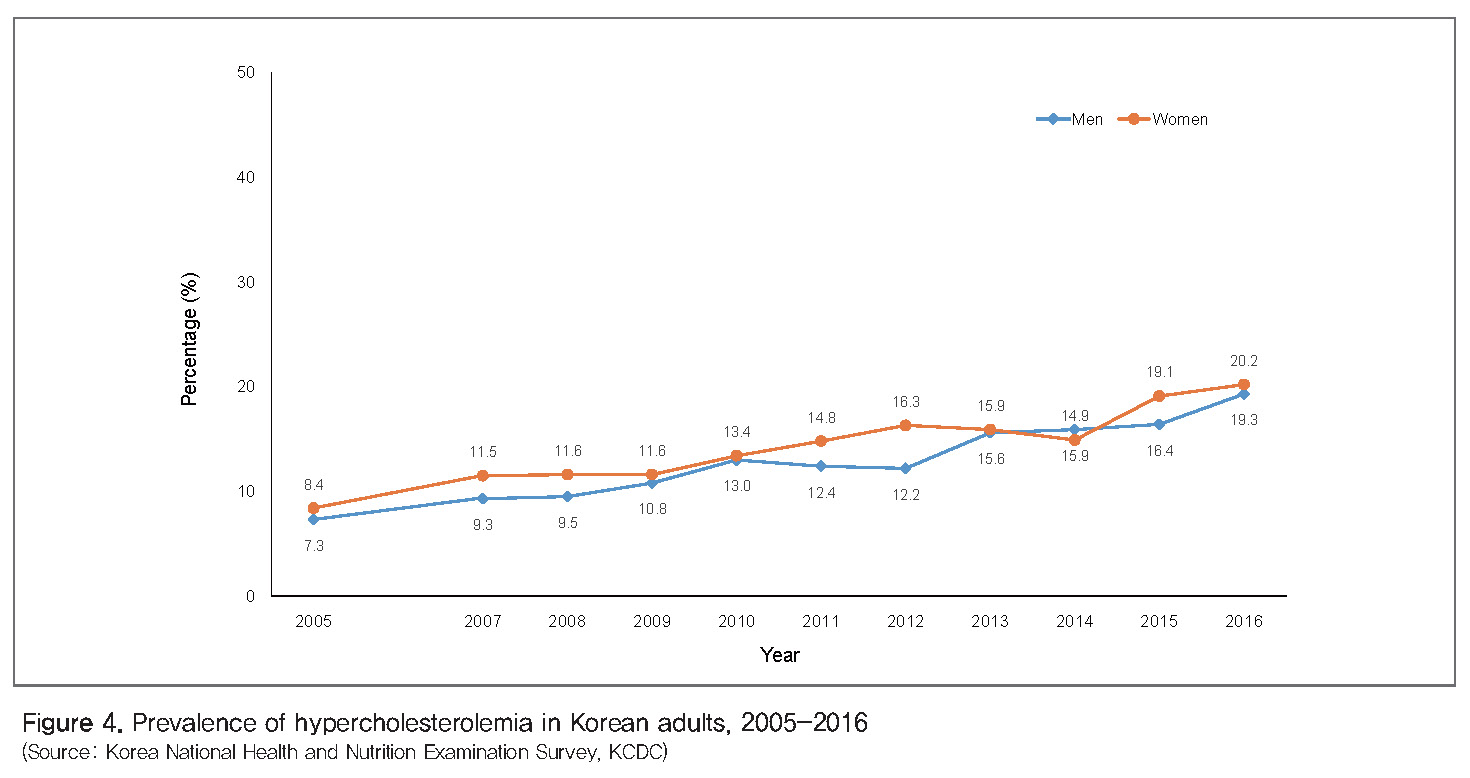
콜레스테롤 : 전 세계적으로 고콜레스테롤혈증이 허혈성심장질환의 56%, 뇌졸중의 18%의 원인이며, 대부분 지역에서 평균 혈중 콜레스테롤 농도는 증가하는 경향을 보이고, 도시화가 많이 된 곳일수록 콜레스테롤 농도가 높은 경향이 있다[11]. 우리나라 국민건강영양조사 결과에서는 고콜레스테롤혈증 유병률이 2005년까지도 10% 미만이었으나, 2016년 20%로 빠르게 증가하고 있다[13](Figure 4).
고혈압 : 고혈압은 그 자체로도 중요한 혈관질환이지만 관상동맥질환, 뇌졸중, 말초혈관질환 등 더욱 심각한 심혈관질환의 원인이기도 하다. 산업화와 도시화에 따라 평균 혈압과 고혈압 유병률도 증가하는 경향을 보인다. 또한 저소득 국가에서는 고혈압의 진단율과 치료율이 낮은 것이 심각한 문제이며, 이런 고혈압 관리 실패가 뇌혈관질환 발생률이 높은 이유 중의 하나이다[11]. 우리나라에선 고혈압 유병률은 크게 변하지 않았지만, 과거 20여 년간 고혈압의 인지율, 치료율, 조절률이 많이 향상되었으며, 이러한 고혈압 관리 수준의 향상이 뇌졸중 사망률 감소의 중요한 원인으로 추정된다[13](Figure 5).
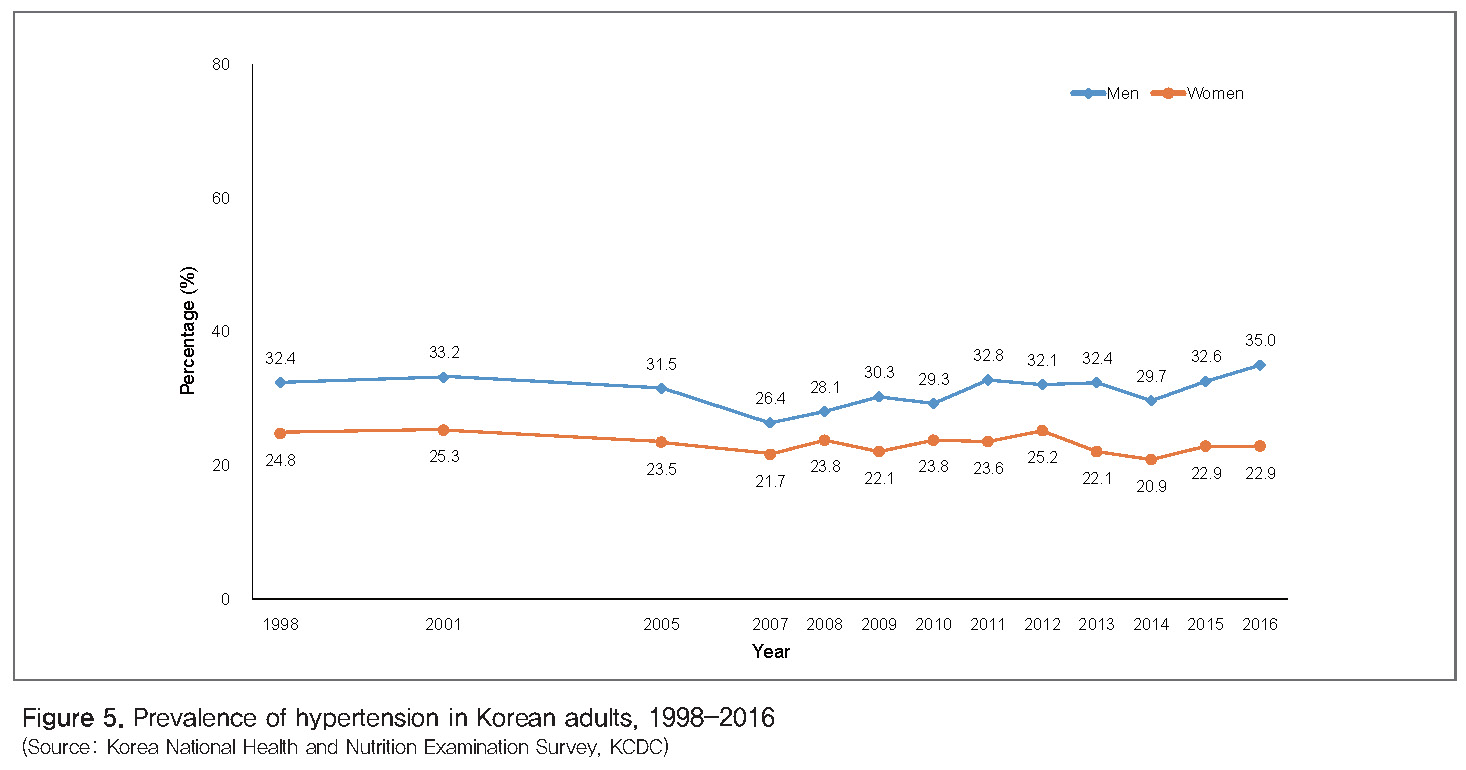
비만 : 비만은 고혈압, 당뇨병, 이상지질혈증 같은 대사질환의 원인이 되며 심혈관질환의 위험도 높인다. 비만은 전 세계적으로 증가하고 있지만, 특히 개발도상국가에서의 비만 유병률 증가 속도가 매우 빠르다. 저소득 국가에서는 종종 비만과 영양결핍 문제가 공존하는 경우도 있다[11]. 우리나라에서는 1998년부터 2016년까지 비만(체질량지수 25 kg/m2 이상)의 유병률이 남자에서는 빠르게 증가한 반면 여성에서는 큰 변화가 없었다[13](Figure 6).
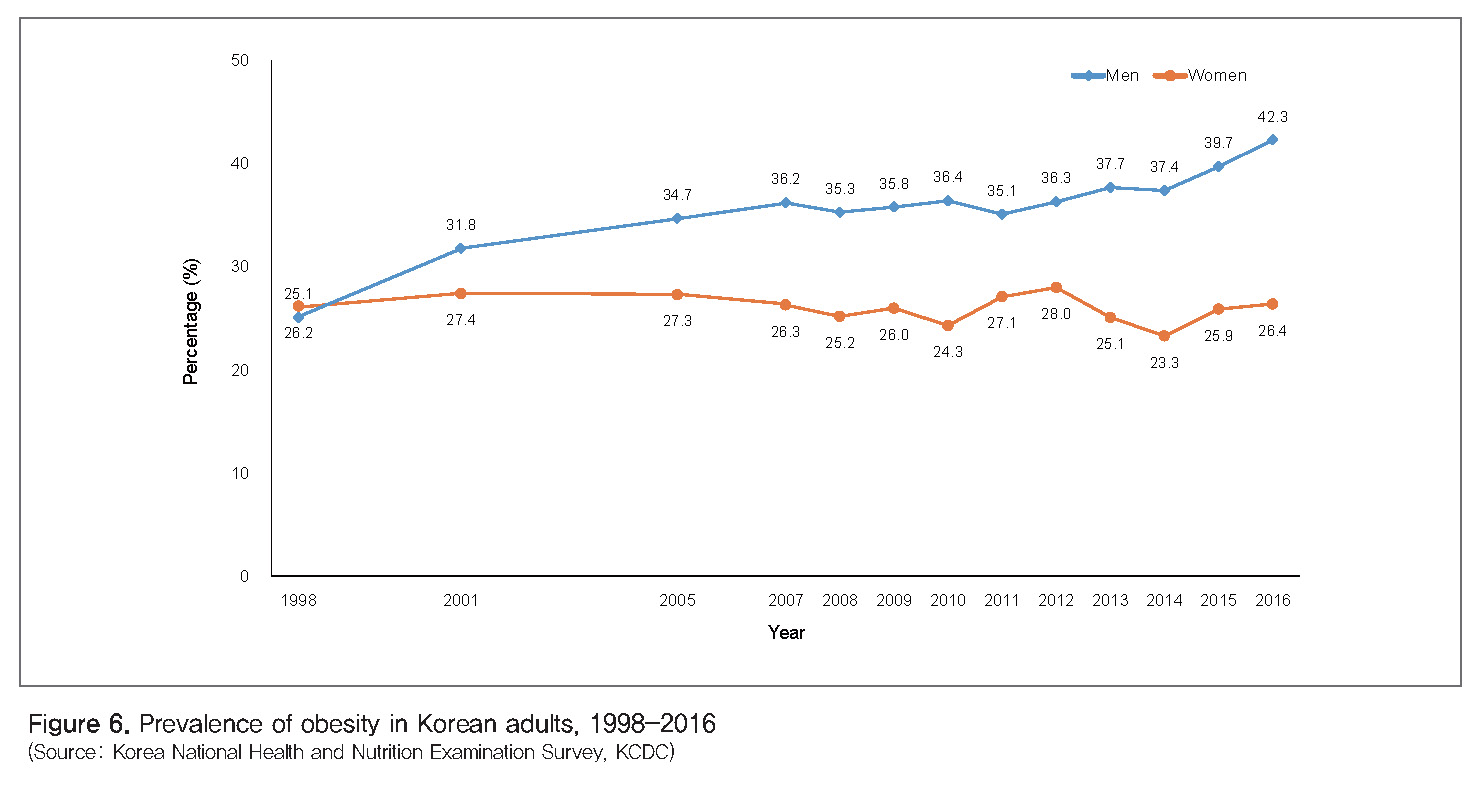
당뇨병 : 체중 증가와 신체활동량 감소에 동반하여 당뇨병 유병률도 전 세계적으로 증가하고 있다. 당뇨병은 그 자체로도 중요한 혈관질환의 위험요인이며, 고혈압과도 상관성이 높다. 또한, 당뇨병에 대한 유전적 감수성이 인종에 따라서 다르며 특히 아시아계 사람들이 유럽계 사람들보다 당뇨병에 대한 위험도가 더 높은 것으로 알려져 있다[11]. 우리나라 성인의 당뇨병 유병률은 10% 전후로 추정된다[13](Figure 7).
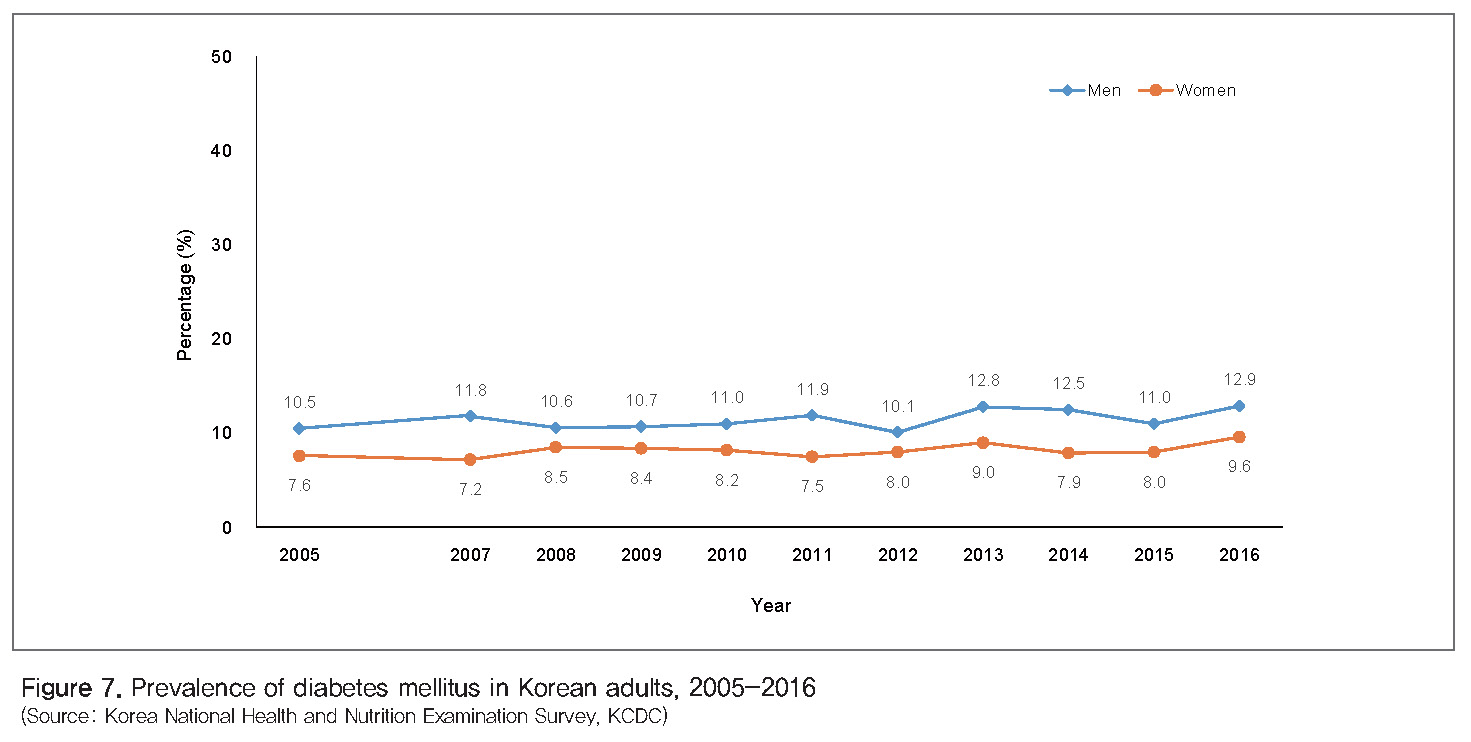
2. 심혈관질환의 예방 관리
혈관질환(특히 죽상경화증)은 평생에 걸쳐 진행되는 만성질환으로, 대한민국에서 그간의 꾸준한 예방치료에도 불구하고 단일질환으로 가장 높은 사망 원인을 차지한다. 혈관질환의 특징은 흡연, 잘못된 식이습관, 운동부족, 심신의 스트레스와 같은 생활습관에 의하며, 세계보건기구의 발표에 의하면 전체 심혈관질환자 사망의 3분의 2는 생활습관의 적절한 변화로 예방이 가능하다[2]. 따라서 심혈관질환은 국가와 사회에서 주도하는 공중보건의 관점에서 접근하는 방식과 개인의 생활습관 개선과 약물치료에 의해 접근하는 방식이 동시에 요구되는 예방 가능한 질환이다.
금연의 혈관질환 예방효과
금연의 혈관질환 예방효과는 분명하다. 최근에 발표된 메타분석에 의하면 심근경색증을 경험한 환자에서, 금연에 성공한 사람은 계속 흡연자에 비하여 36%의 사망률을 줄이는 것으로 보고하였으며 이런 효과는 나이, 성별, 추적관찰기간에 관계없이 일정한 사망률 감소 추이를 보였다[2]. 금연 효과는 금연하자마자 급속히 혈관질환 예방효과가 생기며 금연 후 10~15년이 지나면 비흡연자와 비슷하게 된다.
금연은 개인의 강력한 동기부여가 중요하므로 동기부여를 높이기 위해서는, 사회적으로는 금연법 추진, 담뱃값 인상, 공익광고, 금연 시 사회적인 인센티브 등을 통하여 효과를 거둘 수 있으며, 개인적으로는 금연의 동기부여가 되어있는 개인에게 의사들의 조직화된 접근법으로 치료동기를 부여하도록 한다.
고혈압 관리
고혈압 환자는 대개 다른 심뇌혈관질환 위험인자를 동반하므로 혈압조절만으로는 고혈압 관련위험을 조절하는데 충분하지 않다. 고혈압 이외의 심혈관질환 위험인자, 이차성 고혈압, 무증상 장기 손상, 동반질환을 확인하기 위하여 임상평가와 환자 교육이 시행되어야 한다[14].
고혈압 전단계와 같은 약간 증가된 혈압에서는 생활요법으로 충분하며, 혈압 약물치료를 하는 모든 환자에서는 혈압 조절을 위한 약물을 최소화하기 위하여 생활요법을 반드시 하도록 한다. 생활요법의 근간은 금연, 과체중인 환자에서는 체중 감량, 염분 섭취 제한을 포함한 채식 위주의 식습관, 술을 2잔 이하로 제한하고, 신체활동을 일주일에 5회 이상 회당 30분 이상의 유산소 운동을 권유한다(가능하면 등장성, 등척성 운동도 병행한다).
이상지질혈증 관리
이상지질혈증 환자도 단순히 혈청 지질에 의해 치료 목표를 설정하는 것이 아니고 동반된 주요 위험인자에 의한 적합한 LDL-콜레스테롤 목표치를 설정한다. LDL-콜레스테롤 이외 주요 위험요인은 (1) 연령(남자 45세 이상, 여자 55세 이상), (2) 고혈압, (3) 당뇨(내당능장애 포함), (4) 흡연, (5) 관상동맥질환의 가족력, (6) 낮은 HDL-콜레스테롤(40 mg/dL 미만)이다. 위험인자가 1개 이하이면 저위험군, 2개 이상이면 중등도 고위험군, 당뇨병, 복부동맥류, 경동맥질환을 동반하면 고위험군으로 분류하고, 관상동맥질환, 말초혈관질환, 허혈성뇌졸중을 동반하면 초고위험군으로 분류하여 목표 LDL-콜레스테롤을 제시하고 있으며 이에 따른 치료의 기준을 정한다[15].
이상지질혈증의 모든 환자에서는 생활습관 교정을 반드시 하도록 한다. 생활요법의 근간은 식습관의 변화이다. 콜레스테롤 섭취를 하루 200 mg 이하로 권장하고 있으며, 포화지방산이 많은 달걀노른자, 오징어, 육류의 내장, 가금류의 껍질 부위 등 고콜레스테롤 식품의 섭취를 제한하는 것이 좋다. 수용성 섬유소를 5~10 g/일 섭취하며, 식이섬유는 총 열량의 60%이하로 제한하는 것을 권장한다. 더불어, 과체중인 환자에서는 체중 감량과 술은 하루 2잔 이하로 제한한다. 운동은 큰 근육을 움직이는 유산소 운동을 최대능력의 40~70% 정도의 중등도 강도로 일주일에 5일 이상 운동을 실시하도록 한다.
당뇨병의 생활개선 치료
당뇨병 발생 고위험군 또는 당뇨병환자는 임상영양사에 의한 임상영양요법 교육을 받아야 하며, 이는 예후를 개선하며 비용대비 효과적이므로, 반복 교육이 필요하다. 일반적으로 총 에너지의 50~60%를 탄수화물로 섭취하도록 권고하나, 그 섭취량은 환자들의 개별적 목표에 따라 조정할 수 있고 전곡류, 과일, 채소, 저지방 우유가 포함된 건강한 식사로 구성되어야 한다[16].
당뇨병의 운동요법은 혈당조절을 향상시키고 체중을 유지하며 심혈관질환 위험을 감소시키기 위해 적어도 일주일에 150분의 중등도 강도(최대 심박수의 50~70%)의 유산소운동이나, 일주일에 90분 이상의 고강도 유산소운동(최대 심박수의 70% 이상)을 실시한다. 운동은 일주일에 적어도 3일 이상 실시해야 하며 연속해서 이틀 이상 쉬지 않도록 한다. 단, 관상동맥질환의 위험이 판단되는 당뇨병환자는 운동 시작 전에 전문의에게 운동처방을 의뢰하는 것이 좋다.
또한 당뇨병 환자에서는 동반된 이상지질혈증 및 고혈압의 적극적인 생활개선 요법과 더불어 약물치료가 권고되고 있다.
3. 심혈관질환의 예방 관리를 위한 국가적 대응
심뇌혈관질환(급성심근경색, 뇌졸중 및 고혈압・당뇨병 등)은 우리나라 전체 사망원인의 24.3%를 차지하고 있으며, 심뇌혈관질환의 진료비와 사회경제적 비용이 계속 증가하는 추세이다[17]. 큰 질병으로 발전하기 전의 예방관리와 함께 적정 의료기관을 이용할 수 있는 기반(인프라)을 구축하고, 급성기 진료 (급성심근경색・뇌졸중)의 지역사회 대응과 후유증・재발을 최소화할 수 있는 사후관리가 주요 정책분야로 제시되어야 한다는 공감대는 형성되었다.
예방과 더불어 급성기 심뇌혈관 환자가 골든타임 내 적절한 치료를 받기위해 정부와 지역자치단체, 의료기관, 학계가 지원하는 지역사회 차원의 응급대응 시스템 구축이 필수적이다. 급성심근경색증(STEMI) 치료망 시스템 구축(organizing coordinated regional reperfusion plans)을 위하여 미국에서는 심장학회(AHA)가 주도하고 지역사회가 지원하는 Mission Lifeline project가 시도되었으며[18], 유럽에서도 지역단위의 급성심근경색증 치료망 시스템을 구축하여 대학병원, 지역병원, 원격의료 시스템을 활용한 응급치료에 협조체제가 시도되고 있다[19].
국내에서도 정부와 11개 권역심뇌혈관센터가 참여하여 병원 단계의 급성심근경색증(AMI) 사망률 개선 등의 성과가 있었지만[20], 병원 전단계를 포함하는 지역 STEMI 연계시스템 모델의 개발을 통하여 모든 국민이 골든타임 내에 필요한 처치를 받을 수 있는 심혈관질환 응급체계를 구축해야 한다는 필요성이 제시되고 있다[21].
지역사회의 응급대응과 더불어 심혈관질환자에서 장기적으로 예후를 호전시키고 삶의 질과 효율적인 치료 및 이차예방을 위한 생활양식의 교정 및 다각적인 분야의 협조에 의한 체계적인 예방 및 재활 프로그램이 의료기관과 지역사회에서 제공되어야 한다. 그러나 건강보험심사평가원 적정성 평가 데이터를 참고하면 급성심근경색증 급성기 사망률(입원 30일내 사망률)은 7% 정도까지 개선되고 있으나 퇴원 1년 내 사망률은 8% 이상으로 개선되지 않고 있으며[22], 이는 권역심뇌혈관센터 2016년 급성심근경색증 레지스트리에서도 유사한 결과를 보이고 있다.
심뇌혈관질환의 위험요인, 예방수칙 등에 대한 중장기 홍보 전략의 수립과 실행, 환자의 급성기 치료 및 사후관리까지 포괄하기 위해서는 지방자치단체(시・도, 보건소)와 권역심뇌혈관질환센터, 의료기관, 연관 학회의 협업이 보다 강화되어야 할 것이다.
맺는 말
국민건강영양조사에 의하면 단일 위험인자보다 복합위험인자를 가진 환자들이 급증하여(지난 10여 년간 1/4에서 1/2이상으로 증가) 종합적인 위험인자 관리를 위한 치료적 생활양식 교정(therapeutic lifestyle change)이 필요함을 알 수 있다[13]. 심혈관질환은 몸말에서 기술한 주요 위험인자인 흡연, 고혈압, 이상지질혈증, 당뇨병의 기여위험도가 70%이상인 질환으로 이를 효과적으로 관리하면 심혈관질환의 발생과 사망률을 줄일 수 있으며 이를 위한 국가적인 예방 시스템과 관리 체계가 매우 중요하다.
미국의 경우 심뇌혈관 예방 프로젝트(Million Hearts 2022)가 연방정부와 지방정부, Medicare & Medicaid 등 비정부기구와 의료계의 공동 참여로 공공보건 및 임상현장에 심혈관질환관리를 위한 전략을 진행하고 있다(Figure 8). 이를 통하여 위험인자관리 ABCS(Aspirin when appropriate, Blood pressure control, Cholesterol management, and Smoking cessation) 및 생활습관 개선(reducing sodium consumption, tobacco use, and physical inactivity) 그리고 고위험 심혈관 환자 관리의 개선이 진행되고 있다.

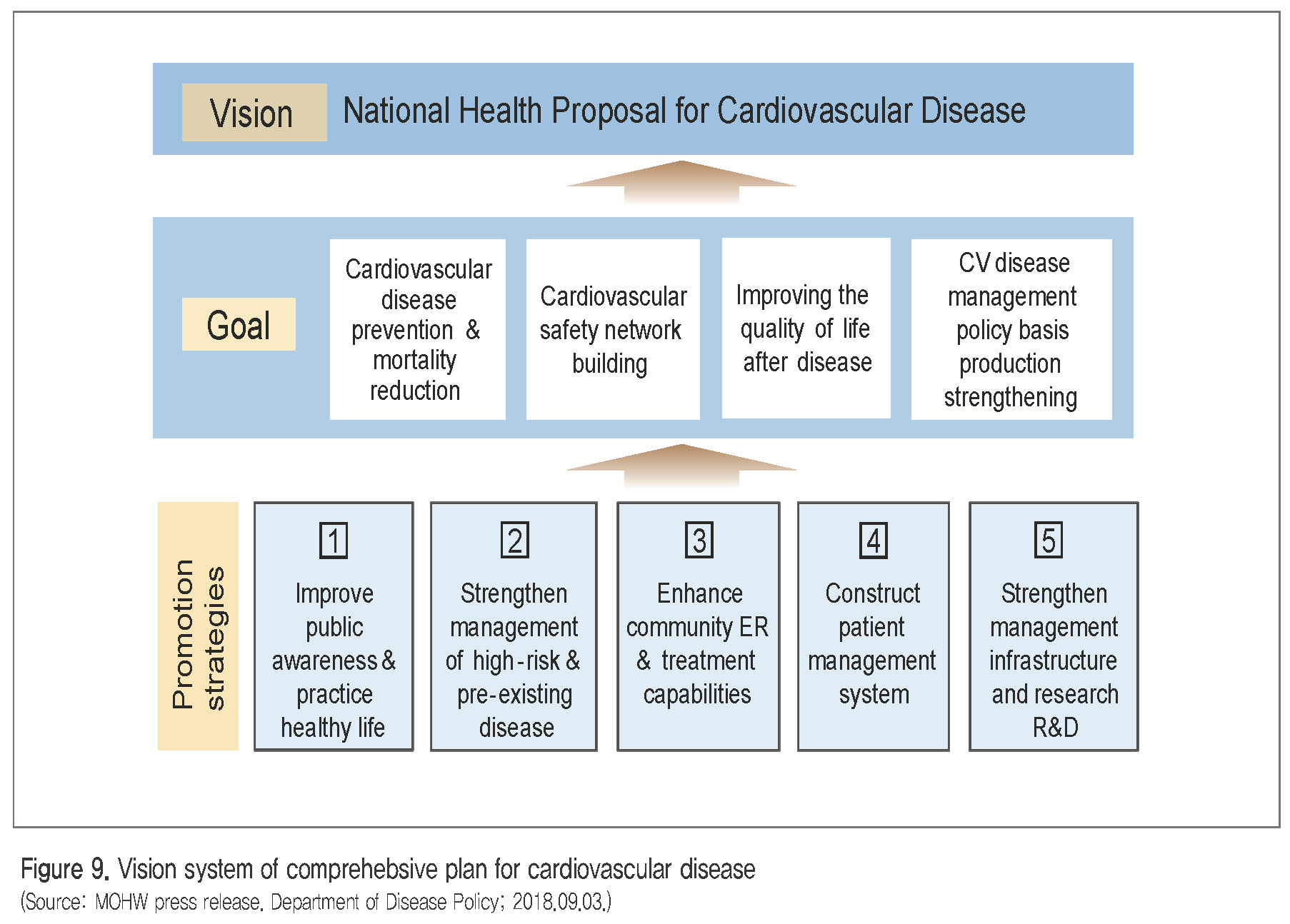
국내에서도 매년 9월 첫째 주를 심뇌혈관질환 예방관리주간으로 지정하여 전국 단위 합동캠페인 (“자기혈관 숫자알기, 레드서클캠페인”)이 지방자치단체 및 권역심뇌혈관질환센터, 전문학회 등의 참여로 진행되어 대국민 인식개선과 건강생활 실천을 강화해나가고 있다. 또한 2017년 ‘심뇌혈관질환의 예방 및 관리에 관한 법률’이 시행되어 심혈관질환과 위험인자를 체계적으로 예방‧관리할 수 있는 법적 근거와 종합계획(Figure 9)을 마련하였으며, 심혈관질환 예방관리를 위한 국가적 프로젝트에 중앙정부, 지방자치단체, 의료계, 학회 등 민관학이 참여하는 구체화 노력이 필요하다고 하겠다.
참고문헌
1. World Health Organization. Global Health Observatory (GHO) data [Internet]. Geneva: World Health Organization; 2012 [cited 2016 Apr 25]. Available from: http://www.who.int/gho/ncd/ mortality_morbidity/ncd_total/en/index.html.
2. World Health Organization. Preventing chronic diseases: a vital investment [Internet]. Geneva: World Health Organization; 2005 [cited 2016 Apr 25]. Available from: http://www.who.int/chp/ chronic_disease_report/en.
3. Beaglehole R, Bonita R, Horton R, et al. For the Lancet NCD Action Group; NCD Alliance. Priority actions for the non-communicable disease crisis. Lancet. 2011;377:1438-1447.
4. Korean Statistical Information System. National Statistical Office, Korea. Available from: http://kosis.nso.go.kr.
5. 질병관리본부. 2012 국민건강통계: 국민건강영양조사 제5기 3차년도(2012). 2013.
6. Hong JS, Kang HC, Lee SH, Kim J. Long-term trend in the incidence of acute myocardial infarction in Korea: 1997-2007. Korean Circ J. 2009;39:467-476.
7. Kim RB, Kim BG, Kim YM, Seo JW, Lim YS, Kim HS, et al. Trends in the incidence of hospitalized acute myocardial infarction and stroke in Korea, 2006-2010. J Korean Med Sci. 2013;28:16-24.
8. 연세대학교, 질병관리본부. 2012년도 심근경색증 발병률 산출 민간경상보조사업. 2013.
9. The World Health Organization MONICA Project. Ecological analysis of the association between mortality and major risk factors of cardiovascular disease. Int J Epidemiol. 1994;23:505-516.
10. 질병관리본부. 2017 만성질환 현황과 이슈-만성질환 Factbook. 2017.
11. Gaziano TA, Gaziano JM. Harrison’s Principle of Internal Medicine, 18th Edition. Chapter 225. Epidemiology of Cardiovascular Disease. McGraw Hill Professional, 2012.
12. Jee SH, Suh I, Kim IS, Appel LJ. Smoking and atherosclerotic cardiovascular disease in men with low levels of serum cholesterol: the Korea Medical Insurance Corporation Study. JAMA. 1999;282(22):2149-2155.
13. 질병관리본부. 2016 국민건강통계. 2017.
14. 대한고혈압 학회, 질병관리본부. 고혈압 진료지침 2018. 2018.
http://www.guideline.or.kr/chronic/view.php?number=88
15. 한국지질동맥경화학회. 이상지질혈증 진료지침 2015. 2016.
http://www.lipid.or.kr/bbs/?code=care
16. 대한당뇨병학회. 당뇨병 진료지침 2017. 2017.
http://www.diabetes.or.kr/pro/publish/guide.php?code=guide&number=672&mode=view
17. 보건복지부 질병정책과. 보건복지부 보도자료. 2018. 9. 3.
18. Regional systems of care Demonstration Prdoject [AHA Mission: lifeline STEMI systems]. Circulation. 2016;134:365–374. DOI: 10.1161/CIRCULATIONAHA.115.019474
19. Garcia-Garcia C, et al. In-hospital prognosis and long-term mortality of STEMI in a reperfusion network. BMC Cardiovascular Disorders. 2017;17:139.
DOI 10.1186/s12872-017-0574-6
20. 김희숙. 심뇌혈관질환 국내외 관리 현황-영국, 캐나다, 한국의 심뇌혈관질환센터 사례 중심으로. 주간 건강과 질병. 2013;6(34):673-680.
21 김윤. 대한심혈관중재학회(KSIC) E-Newletter 2018; Vol. 4 No. 3: 급성심근경색증 응급진료의 지역불균형 해소 방안
22. 김석일. 허혈성심질환 평가 개선방안 연구.
http://www.alio.go.kr/popSusiViewB1040.do?seq=2017040301393280
 본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.
본 공공저작물은 공공누리 "출처표시+상업적이용금지+변경금지" 조건에 따라 이용할 수 있습니다.